Une mauvaise hygiène dentaire n’entraîne pas seulement des caries ou un jaunissement des dents. Elle peut aussi provoquer une inflammation de la gencive appelée gingivite. Une gencive qui saigne, qui gonfle ou qui devient sensible constitue souvent le premier signal d’alerte. Très fréquente, la gingivite est parfois considérée comme bénigne. Elle l’est dans la majorité des cas, à condition d’être prise en charge suffisamment tôt. Lorsqu’elle persiste, l’inflammation peut s’installer durablement et évoluer vers une atteinte plus profonde des tissus qui maintiennent la dent. À ce stade, les conséquences ne sont plus réversibles.
Quels sont les symptômes de la gingivite ?
Les symptômes d’une inflammation de la gencive peuvent apparaître progressivement, parfois sans douleur marquée au départ.
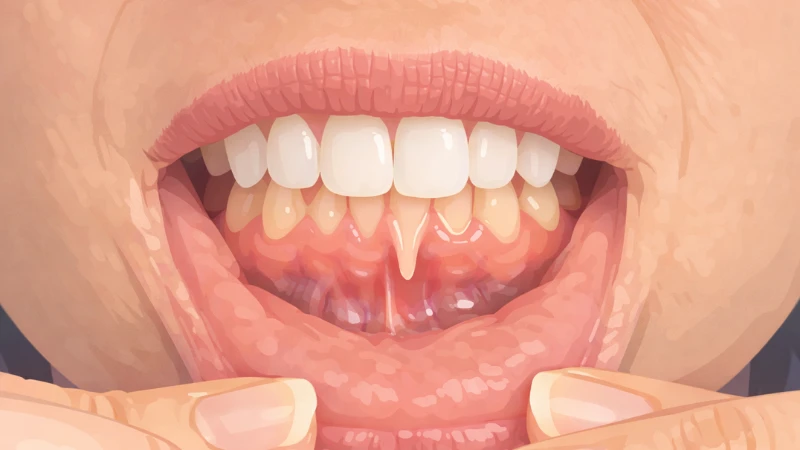
Les gencives rouges et gonflées constituent le signe le plus visible. Une gencive saine est rose pâle, ferme et bien appliquée contre la dent. En cas d’inflammation, elle devient plus épaisse, plus rouge, parfois brillante, et son contour se modifie.
Le saignement au brossage ou spontané est un signe fréquent. Il peut survenir lors du passage de la brosse à dents, pendant les repas ou même sans stimulation particulière. Un saignement qui a tendance à revenir régulièrement n’est jamais anodin même s’il n’entraîne pas de douleurs.
La mauvaise haleine (halitose) accompagne souvent la gingivite. Elle est liée à l’accumulation bactérienne au niveau de la plaque dentaire et des zones situées au contact de la gencive.
Une sensibilité gingivale peut également être ressentie. La gencive devient plus fragile, parfois inconfortable au brossage ou au toucher. Dans les formes précoces, cette gêne reste modérée, ce qui contribue à banaliser les symptômes.
En réalité, la gingivite n’est pas toujours considérée comme un souci. Nombreux sont les patients qui se familiarisent avec une légère hémorragie gingivale lors du brossage ou une douleur diffuse, sans y prêter vraiment attention. Le caractère progressif explique pourquoi la consultation intervient parfois tardivement. Pourtant, plus l’inflammation persiste, plus elle devient difficile à contrôler sans modifier durablement les habitudes d’hygiène. C’est souvent lors d’un examen de routine que la gingivite est mise en évidence, alors même qu’aucune douleur franche n’est ressentie.
Quelles sont les causes de la gingivite ?
La gingivite est une affection inflammatoire le plus souvent d’origine infectieuse. Plusieurs facteurs peuvent intervenir, parfois de manière associée.
Plaque dentaire et tartre (cause principale)
La plaque dentaire constitue la cause principale de la gingivite. Elle se forme en permanence à la surface des dents. Elle est composée de bactéries, de salive et de débris alimentaires. Lorsque le brossage est insuffisant ou mal adapté, cette plaque s’accumule au niveau du rebord gingival et dans les espaces interdentaires.
Si elle n’est pas éliminée dans les 72 heures, la plaque peut se transformer en tartre. Une fois durci, le tartre ne peut plus être retiré par le brossage ou le fil dentaire. Il entretient l’irritation de la gencive et favorise la formation de poches où les bactéries se multiplient. C’est ce mécanisme qui explique l’installation progressive de l’inflammation.
Mauvaise hygiène bucco-dentaire
Un brossage irrégulier, trop rapide ou mal orienté favorise l’apparition d’une gingivite. L’absence de nettoyage interdentaire joue également un rôle important. Certaines circonstances rendent toujours difficile l’élimination de la plaque, comme la présence de plombages défectueux, de prothèses dentaires mal soignées, de bridges ou d’appareils orthodontiques. Ces zones sont plus propices à la rétention de bactéries.
Autres facteurs favorisants
La plaque dentaire reste le facteur principal mais elle n’explique pas toutes les situations. Dans certains cas la gencive peut réagir de manière plus intense ou plus rapidement en raison du contexte global. L’aspect du tissu gingival peut être altéré par divers traitements médicaux ce qui peut compliquer son entretien. La réaction inflammatoire de la gencive est aussi influencée par les variations hormonales, notamment durant la grossesse ou la ménopause.
Des problèmes de santé tels que le diabète ou certaines maladies du sang peuvent contribuer à la survenue ou à la récurrence d’une gingivite. Plus rarement, des carences en vitamines ou des infections d’origine virale ou mycosique sont présentes.
Le tabac, enfin, joue un rôle particulier : il irrite la gencive tout en atténuant parfois les signes visibles de l’inflammation ce qui peut retarder la prise de conscience du problème.
Comment diagnostiquer une gingivite ?
Le diagnostic repose avant tout sur un examen clinique des gencives par le dentiste. L’aspect des gencives, leur couleur, leur volume et leur tendance au saignement orientent le diagnostic dans la majorité des cas.
Un sondage parodontal peut être réalisé au Centre Dentaire Guy Môquet Marcadet à Paris 18e afin d’évaluer la profondeur des espaces entre la dent et la gencive. En présence d’une gingivite simple, ces espaces restent superficiels et ne traduisent pas une atteinte des tissus de soutien. L’élément déterminant est l’absence de perte osseuse qui permet de distinguer la gingivite de la parodontite. L’atteinte reste limitée à la gencive sans destruction de l’os qui soutient la dent.
Traitement de la gingivite
Dans la plupart des cas la prise en charge repose sur des gestes qui peuvent parfois paraître simples en apparence, mais qui doivent être adaptés à l’état réel de la gencive. L’objectif n’est pas seulement de faire disparaître les symptômes visibles mais de modifier durablement l’environnement autour des dents.
Détartrage professionnel
Le détartrage joue un rôle central dans cette prise en charge. Il permet d’éliminer les dépôts qui s’installent progressivement le long de la gencive et qui échappent au brossage quotidien même lorsqu’il est soigneux. Tant que la plaque et le tartre restent en place, l’inflammation tend à se maintenir. Il faut donc les éliminer pour que la gencive deviennent plus saine et plus stable, et cela passe par un nettoyage professionnel au cabinet, tous les 6 à 12 mois selon l’atteinte et la tendance à former du tartre.
Amélioration de l’hygiène bucco-dentaire
Le traitement ne se limite pas au soin réalisé au cabinet. Les petites habitudes réalisées de manière quotidienne ont une nette influence sur la stabilisation des gencives. Il est nécessaire de se brosser les dents avec une brosse douce, sans mouvements trop violents qui pourraient aggraver l’irritation.
Le fil dentaire et les brosses interdentaires sont par ailleurs des outils efficaces pour nettoyer les espaces entre les dents qui peuvent être une source d’inflammation continue s’ils ne sont pas entretenus correctement.
Des bains de bouche peuvent être prescrits de manière ponctuelle, en complément, sur une durée limitée et encadrée.
Suivi régulier
Un suivi régulier Centre Dentaire Guy Môquet Marcadet à Paris 18e permet de contrôler l’évolution de la gencive et d’ajuster si besoin les mesures préventives. Normalement, les gencives guérissent rapidement une fois que la plaque et le tartre sont éliminés, mais à condition que l’hygiène bucco-dentaire soit minutieuse et maintenue sur le long terme.
Comment prévenir la gingivite ?
La prévention repose sur des gestes simples mais réguliers :
- Brossage 3 fois par jour, ou au minimum matin et soir
- Nettoyage interdentaire quotidien
- Détartrage régulier, tous les 6 à 12 mois selon les besoins
- Alimentation équilibrée en limitant les apports en sucre
- Arrêt du tabac (facteur aggravant bien identifié)
Complications de la gingivite si non traitée
Lorsque l’inflammation persiste, la gencive reste exposée en permanence à une agression bactérienne. L’atteinte peut aussi s’étendre progressivement aux tissus plus profonds qui soutiennent la dent. Cette évolution correspond au passage de la gingivite vers une parodontite avec une perte progressive de l’os autour des racines.
Une fois qu’il y a perte osseuse, on est dans une maladie déjà bien avancé et le tissu osseux perdu ne peut pas se régénérer. Les dents deviennent moins bien ancrées avec le risque de déchaussement qui en découle. Le risque à terme est de perdre la ou les dents concernées.
Mais ce n’est pas tout : une inflammation chronique au niveau des gencives peut même avoir des répercussions bien au-delà de la bouche avec des conséquences sur l’état de santé général de certaines personnes à risque (celles atteintes de diabète, de maladies cardio-vasculaires…).
Questions fréquentes sur la gingivite